Акушерство - преждевременные роды. Симптомы и признаки преждевременных родов. Классификация преждевременных родов
Что такое преждевременные роды — называют роды, которые произошли позже 22 недель и раньше 37 недель беременности. Их делят на два периода:
1. Роды в 22-28 недель. Вес новорожденного составляет приблизительно 500-1000 грамм. Если ребенок, рожденный на таком сроке беременности, проживет более семи дней, то роды считаются ранними преждевременными. Если же плод погиб при родах или на протяжении первой недели жизни, то речь идет уже о самопроизвольном прерывании беременности (поздний выкидыш).
2. Роды в сроке 29-37 недель. Плод весит около 1000-2500 г. Масса его тела достаточна для самостоятельной жизнедеятельности, а органы ребенка считаются жизнеспособными (при отсутствии аномалий развития).
Преждевременные роды считаются неблагоприятным исходом беременности, так как недоношенный ребенок в силу незрелости органов и систем в той или иной степени, не способен самостоятельно контролировать большинство процессов жизнедеятельности. Незрелость центральной нервной и дыхательной систем, эндокринных органов, отсутствие определенных рефлексов делают такого ребенка слишком уязвимым. Чем раньше срок, на котором прервалась беременность, тем чаще у малышей возникают проблемы со зрением, тяжелые расстройства неврологического свойства и т.п.
Такие дети нуждаются в особом, постоянном и длительном уходе, пока органы и системы не созреют окончательно, уже вне утробы матери и не начнут функционировать самостоятельно. Но даже тщательная забота и медицинский контроль не дают гарантии того, что в будущем преждевременные роды никоим образом не отразятся на здоровье недоношенного ребенка.
Существует не научный миф о том, что восьмимесячные новорожденные имеют больший риск погибнуть, чем семимесячные. На самом деле официальная позиция медицины при угрозе преждевременных родов такова: необходимо максимально продлить период внутриутробного развития, кроме случаев, когда пролонгирование беременности вызывает угрозу для жизни матери и ребенка.
Классификация
К преждевременным относятся роды, произошедшие в 28 – 37-ую неделю беременности. Масса плода в этом случае составляет 1 – 2,5 кг. В зависимости от срока беременности, преждевременно рожденные дети классифицируются на:
- рожденных крайне преждевременно (до 28-ой недели),
- рожденных значительно преждевременно (28 – 32-ая неделя),
- рожденных умеренно или незначительно преждевременно (32 – 37-ая неделя).
Причины
В чем могут заключаться причины преждевременных родов? Их существует просто огромное количество. На ранних сроках это, как правило, различные воспаления и инфекционные заболевания. Любое воспаление в полости матки поражает мышечные ткани и мешает им растягиваться. А ведь по мере роста и развития малыша, матка должна постоянно растягиваться. Если к этому возникают какие-либо препятствия, матка старается скинуть плод, и начинаются преждевременные роды.
Это одна из причин, по которой врачи так настоятельно рекомендуют сдавать анализы на инфекционные заболевания еще до зачатия. В идеальном варианте, инфекции должны быть пролечены до беременности. Впрочем, если вы не сделали этого заранее, то самое время сделать это в начале беременности.
В любом случае, на протяжении всей беременности нужно проверяться на инфекционные заболевания. Чем раньше будет обнаружено заболевание, и начато лечение, тем больше шансов сохранить беременность.
Преждевременные роды 26, 28, 30 недель и позже чаще всего начинаются из-за патологии шейки матки, которая называется истмико-церквиальной недостаточностью. При этой патологии шейка матки слишком слаба, чтобы удержать постепенно увеличивающийся плод. В итоге под его давлением она начинает раскрываться, что и провоцирует начало преждевременных родов.
Крайне редко ИЦН является врожденной. Чаще всего данная патология становится прямым следствием абортов и выкидышей, после которых приходится выскребать полость матки, или других искусственных вмешательств в эту область, когда приходится при помощи специальных инструментов расширять шейку матки.
Отсюда следует, что у женщин после аборта, особенно, если он был сделан в первую беременность, после выкидышей и сложных гинекологических заболеваний, риск преждевременных родов увеличивается.
Впрочем, иногда причина ИЦН кроется в избыточном количестве мужских половых гормонов в организме женщины, которые вырабатываются в надпочечниках матери, а начиная с определенного срока и в организме ребенка.
Инфекционные заболевания и патологии матки – это лишь самые распространение причины преждевременных родов. Есть и другие. Так, многоплодная или многоводная беременность, в ходе которой происходит чрезмерное растяжение матки, также может закончиться родами раньше срока.
Нельзя забывать и о патологиях развития матки. Инфантилизм, седловидная или двурогая матка тоже могут стать причинами преждевременных родов. К преждевременным родам не редко приводят и различные эндокринные заболевания, в том числе сахарный диабет или нарушения в работе щитовидной железы.
Кроме того, замечено, что риск преждевременных родов выше у женщин из неблагополучных семей, имеет влияние и тяжелый труд, постоянные стрессы, курение, алкоголь, наркотики.
Если в прошлом у женщины уже были преждевременные роды, в последующих беременностях вероятность повторения ситуации увеличивается.
Как видите, причин очень много. Однако даже если у вас замечен один или несколько признаков, это еще не значит, что именно вы непременно родите раньше срока. В большинстве случаев, как вы уже помните, женщинам удается доносить ребенка до конца беременности. Тем более, если обо всех своих проблемах вы знаете, значит, врачи будут наблюдать за вашим состоянием и наверняка смогут предотвратить нежелательную ситуацию.
Основными причинами, способствующими повышению риска преждевременных родов, являются:
- неустроенная семейная жизнь,
- молодой возраст,
- низкий социально-экономический уровень,
- злоупотребление наркотиками, алкоголем, никотином,
- аборты и самопроизвольные выкидыши,
- инфекции в мочевой системе,
- воспалительные процессы в половых органах,
- соматические заболевания с осложнениями,
- нарушение структуры и функционирования половых органов,
- осложнения во время протекания беременности.
Двадцатая часть (5%) от общего количества преждевременных родов происходит в период 22 – 27-ую неделю. Их основными причинами являются:
- истмико-цервикальная недостаточность,
- инфицирование плодных оболочек в результате их преждевременного разрыва.
Такие особенности очень неблагоприятно влияют на исход родов, поскольку полная зрелость легких плода не достигается. Это не позволяет дыхательной системе новорожденного полноценно функционировать. В некоторых случаях ускорить созревание легких можно медикаментозно.
Причин вызывающих преждевременные роды в период 28 – 33-ью неделю, может быть гораздо больше. Однако, хотя на этот момент легкие плода также не достигли полной зрелости, этот процесс эффективно поддается медикаментозному ускорению. При еще больших сроках преждевременных родов прогноз на благоприятный исход улучшается.
Признаки
Наиболее частый признак преждевременных родов – это напряжение живота. В зависимости от срока беременности он может проявляться по-разному. В первые месяцы – это тянущие боли в области живота и поясницы, в последние – чувство окаменения живота, сопровождающееся болезненными ощущениями в области поясницы. Чтобы избежать гипердиагностики, необходимо отдифференцировать боль от растяжения брюшных мышц, боль в кишечнике и проявления остеохондроза или мочекаменной болезни от признаков преждевременных родов.
Второй по частоте, но более опасный признак – это водянистые выделения из влагалища. Сигнализируют о том, что имеет место спонтанный разрыв плодных оболочек и подтекают околоплодные воды, а с каждым часом растет риск инфекционных осложнений. Осложняет 40% преждевременных родов и значительно увеличивает число осложнений и количество младенческих смертей. Иногда женщины путают усилившиеся влагалищные выделения и неудержание мочи с подтеканием околоплодных вод. Поэтому также нужна специфическая диагностика не только для своевременной диагностики, но и во избежание лишних врачебных вмешательств.
Кровянистые выделения из влагалища пугают женщин больше всего, и они могут быть как признаком преждевременных родов, так и травмированной эрозии шейки матки или появиться в период ожидаемой менструации.
Признаками, указывающими на начало преждевременных родов, являются:
- тяжесть и тянущая боль в нижней части живота,
- выделение из влагалища кровянистой или прозрачной жидкости,
- длительные (более 30 секунд) схваткообразные боли,
- ощущение движений плода.
При наличии данных признаков у беременной, ее следует немедленно доставить в роддом для оказания квалифицированной помощи.
Симптомы
 Преждевременные роды классифицируются на:
Преждевременные роды классифицируются на:
- угрожающие,
- начинающиеся,
- начавшиеся.
При угрожающих преждевременных родах отмечаются боли в пояснице и в нижней части живота, повышение возбудимости и тонуса матки. При влагалищном исследовании характерных для родовой деятельности изменений шейки матки не обнаруживают, наружный маточный зев закрыт (у повторнородящих пропускает кончик пальца).
При начинающихся преждевременных родах обычно отмечаются схваткообразные боли внизу живота или регулярные схватки. С помощью влагалищного исследования определяют укороченную или сглаженную шейку матки.
Для начавшихся преждевременных родов характерны регулярная родовая деятельность и открытие шейки матки на 2-3 см.
Почти в 40% случаев преждевременные роды начинаются с преждевременного излитая околоплодных вод. Около 35% преждевременных родов протекает быстро или стремительно.
По сравнению со своевременными родами преждевременные характеризуются увеличением скорости открытия шейки матки, уменьшением длительности активной фазы родов (период от момента открытия шейки матки на 3-4 см до окончания родов) и монотонностью ритма схваток. При быстрых родах уменьшается также длительность интервалов между схватками, увеличиваются интенсивность, продолжительность и болезненность схваток.
В случае же начавшихся преждевременных родов, у пациентки наблюдаются:
- несвоевременность излития околоплодных вод,
- нарушения родовой деятельности (слабая, чрезмерно сильная, дискоординационная),
- увеличение или уменьшение времени родов,
- кровотечения (в одних случаях причиной является отслойка плаценты, в других – задержка частей плаценты),
- воспалительные осложнения,
- гипоксия плода.
Сроки
1. Срок беременности 22 – 27 неделя
Основной причиной является истмико-цервикальная недостаточность, характеризующаяся ослабленной шейкой матки. В результате под весом растущего ребенка происходит преждевременное раскрывание матки, начинают подтекать воды и возникают кровотечения. Вес ребенка составляет 0,5 – 1 кг.
В большинстве случаев преждевременные роды в этот срок происходят у женщин рожающих повторно, перенесших аборт или разрывы шейки матки. В этом случае необходимо максимально продлить срок беременности, а шанс выжить у ребенка будет лишь в случае наличия в роддоме реанимационного оборудования для недоношенных.
2. Срок беременности 28 – 33 неделя
В этот срок преждевременные роды наступают у трети женщин, забеременевших впервые. Вес ребенка составляет 1 – 1,8 кг. В 50% случаев удается медикаментозно продлить беременность и предотвратить преждевременные роды. Продление беременности на 2 – 3 дня позволяет подготовить незрелые легкие ребенка к функционированию, поэтому вероятность благополучного исхода высокая.
3. Срок беременности 34 – 37 неделя
В это время преждевременные роды характерны для женщин, рожающих впервые. Инфекции редко становятся их причиной. Вес ребенка составляет 1,9 – 2,5 кг, а его легкие развиты в достаточной степени для полноценного самостоятельного функционирования дыхательной системы.
Профилактика
Профилактика преждевременных родов — в первую очередь женщине нужно хорошо питаться, много отдыхать, вовремя встать на предродовой учет (до беременность 8 неделя) и регулярно посещать своего врача-гинеколога, ограничить (или вовсе исключить) сексуальные контакты, бросить вредные привычки, а также научиться управлять своим психоэмоциональным состоянием, чтобы не поддаваться стрессовым ситуациям или максимально избегать их.
Если в предыдущей беременности у женщины был преждевременный разрыв плодных оболочек или спонтанные преждевременные роды на сроке до 34 недели беременности, и в настоящее время женщина вынашивает только одного ребенка, то ей может быть прописано лечение составом, содержащим 17-ОН прогестерон – 17 альфа-гидроксипрогестерона капроат (17ГОПК).
Исследования показали, что еженедельные инъекции этого гормона, начиная с 16-ой – 20-ой недели и продолжая до 36-ой недели, значительно снижают риск повторных преждевременных родов для женщин в такой ситуации. Но для женщины с многоплодной беременность такое лечение окажется малоэффективным, поскольку близнецы практически всегда рождаются раньше положенного срока.
По мере того, как будет прогрессировать ваша беременность, вам потребуется время, чтобы принять все происходящие в вашем организме изменения. Постарайтесь выделять ежедневно понемногу времени, чтобы сосредоточиться на своем ребенке, прислушиваться к его движениям и принять к сведению любые необычные ощущения, особенно если они причиняют вам боль или дискомфорт в виде давления на тазовые кости.
Ознакомьтесь с признаками преждевременных родов, и, если вы вдруг заметите любой из них, немедленно сообщите своему врачу об этом. Наиболее важным событием в ведении преждевременных родов в последние 50 лет стало использование кортикостероидов для ускорения развития легких ребенка до рождения. Чем раньше вам будут диагностированы преждевременные роды, тем больше вероятность того, что ваш ребенок на фоне такого лечения будет иметь незначительные проблемы от рождения недоношенным.
Некоторые врачи рекомендуют женщинам соблюдать постельный режим, но учтите, что в некоторых случаях он крайне не рекомендован! Так, например, если у вас проблемы с повышенным тромбообразованием или варикозным расширением вен, то вам для профилактики преждевременных родов лучше ограничить свою двигательную активность, а от постельного режима лучше отказаться – в таких случаях он может быть даже вредным.
Как избежать
Вероятность положительного исхода преждевременных родов в сильной степени зависит от начала выполнения профилактических мероприятий. Именно поэтому на первом месте по важности стоит такая профилактическая мера, как регулярные и полноценные медицинские наблюдения.
Угрозу преждевременных родов в некоторых случаях удается предотвратить. Однако если преждевременные роды уже начались, то их можно лишь задержать на несколько часов.
Очень важно для благоприятного исхода последующих беременностей соблюсти все профилактические меры, назначенные женщине при преждевременных родах. При этом планировать беременность следует лишь после обследования и предварительной подготовки. Кроме того, во время последующих беременностей рекомендуется госпитализация в роддом в следующие периоды:
- 2 – 3-ья недели (плодное яйцо закрепляется в слизистой матки),
- 4 – 12-ая недели (формируется плацента),
- 18 – 22-ая недели (матка интенсивно увеличивается в размерах),
а также в дни, соответствующие менструациям. Это позволяет существенно снизить риск преждевременных родов.
1. Обратиться к гинекологу в женскую консультацию на самых ранних стадиях беременности, для постановки на учет и наблюдения. Регулярные посещения врача создают гораздо больше возможностей для будущей мамы проходить медицинский осмотр, консультироваться по вопросам диеты и быть осведомленной обо всем процессе, что она должна пройти.
2. Увеличить период между беременностями. Существует повышенная вероятность преждевременных родов при беременности сразу или в течение непродолжительного времени после родов. На самом деле, увеличение риска более чем в два раза отмечается для интервала менее 6 месяцев между беременностями. Во-первых, много времени уходит на то, чтобы матка вернулась в нормальное «добеременное» состояние, а также существует риск воспалений. Во-вторых, короткий интервал между беременностями уменьшает время, для пополнения истощенного материнского организма запасами витаминов, минералов и аминокислот, потребляемых во время предыдущей беременности.
3. Стремиться к нормальному до беременности ИМТ (индекс массы тела), нормальный до беременности ИМТ - 19-25 кг / м.
4. Употреблять богатую витаминами и минералами пищу или специальные витаминные комплексы для беременных. Низкие концентрации витаминов, минералов, белков и энергии в организме влекут за собой риск уменьшением кровообращения и повышенной материнской инфекции, которые оба могут потенциально увеличить риск преждевременных родов.
5. Избегать заболеваний пародонта. Пародонтоз – недуг, вызываемый хронической бактериальной инфекцией, которая разрушает десны и надкостницу, удерживающие зубы в полости рта. В некоторых исследованиях заболевания пародонта связывают с преждевременными родами. В настоящее время это предположение основано на идее, что патогенные микробы ротовой полости могут передаваться через кровь в женские половые пути, вызывая воспалительные реакции, что завершается преждевременными родами.
6. Подробно сообщить своему врачу о своей акушерской, гинекологической и медицинской истории. Женщины с предыдущими преждевременными родами в амнезе имеют повышенный риск повторения преждевременных родов. Женщины должны также информировать своих врачей о любых подозрительных признаках или симптомах половых инфекций, таких, как выделения из влагалища, чтобы они могли начать лечение на ранней стадии. Достаточно большое количество женщин имеют недостаточность шейки матки (безболезненное размягчение шейки матки приводит к позднему выкидышу или преждевременным родам).
В таком случае, врач диагностирует состояние шейки на УЗИ и, возможно, потребуется наложение круговых швов вокруг шейки матки (известных как «серкляж») на ранней стадии беременности. Кроме того, женщины должны также информировать своего врача о наличии любых проблем, связанных со здоровьем (они могут иметь такие заболевания, как диабет, астма, гипертония и судороги), для обеспечения надлежащего наблюдения для того, чтобы уменьшить вероятность проблем, таких, как преждевременные роды.
7. Знать симптомы преждевременных родов. Они включают: сокращение матки, схваткообразные боли в низу живота, боли в спине, и выделения из влагалища.
8. Соблюдать режима отдыха и питья. Адекватный режим отдыха и достаточное количество жидкости способствуют хорошей циркуляции крови, кислорода, витаминов и питательных веществ для растущего плода.
9. Избегать умственное и социальное напряжение. Депрессия, семейные неприятности и стрессовые обстоятельства, такие, как тяжелые материальные трудности, также были связаны с началом преждевременных родов.
10. Держаться подальше от алкоголя, табака и других подобных веществ. Курение влияет на переферическое кровообращение матери, обладает мощным сосудосуживающим эффектом - это ухудшает нормальное кровоснабжение плода, что приводит к ограничению роста плода и отслойке плаценты, и, в результате, к преждевременным родам. Алкоголь, с другой стороны, может вызвать фетальный алкогольный синдром, который характеризуется физическими недостатками, пороками сердца и внутриутробной задержкой роста ребенка.
Важно помнить, что преждевременные роды начинаются неожиданно, чаще всего рядом не оказывается медицинских работников, способных сразу же оказать необходимую помощь. Таким образом, самый лучший способ уберечься от преждевременных родов – соблюдать вышеперечисленные рекомендации.
Предвестники
Какие существуют предвестники преждевременных родов? В акушерстве преждевременными родами называются роды на сроке от 28 до 37 недель. Если на этом сроке вы почувствуете некоторые необычные симптомы, это срочный повод как минимум для звонка врачу, а еще лучше для встречи с ним. Итак, как начинаются преждевременные роды:
- Тянущие боли внизу живота, похожие на менструальные.
- Тяжесть внизу живота, вам кажется, что на мочевой пузырь и влагалище что-то сильно давит.
- Кровянистые выделения из половых путей.
- Схваткообразные боли, которые длятся больше, чем 30 секунд. Только не путайте их с тренировочными схватками (как отличить тренировочные схватки от настоящих – см. статью «Роды начинаются»).
- Подтекание прозрачной жидкости из влагалища.
- Вы перестали ощущать шевеления плода.
Врач оценит ваше состояние, и, возможно, предложит госпитализацию в роддом. Но не паникуйте раньше времени — во многих случаях родовую деятельность можно притормозить с помощью специальных препаратов, психотерапии, электрического релаксатора для матки, иглорефлексотерапии и т.д.
Последствия
Для беременной, которая пережила преждевременные роды последствия чреваты чаще всего психологическими проблемами. Ведь молодая мама может винить себя в том, что произошло. Из-за этого многие страдают послеродовой депрессией.
Но тщательная забота, внимание и любовь к малышу помогут побороть это состояние. Слабый кроха сейчас как никогда нуждается в контакте с мамой.
Более тяжелые последствия преждевременных родов для ребенка. Часто требуется подключение недоношенного малыша к камере, которая исполняет функции органов дыхания. Ведь рожденные до 35 недели дети лишены возможности нормально дышать.
У таких младенцев еще слабо развиты легкие, в них мало поверхностно-активных веществ. Их дефицит восполняется медикаментозным путем, что позволяет спасти большинство недоношенных малышей.
Но все же в некоторых случаях без искусственной вентиляции легких на протяжении месяца не обходится. Иногда у таких детей из-за незрелости легочной ткани появляются хронические заболевания легких. Поэтому врач назначает препараты для стимулирования роста этой ткани.
Также новорожденного подключают к прибору управления жизненно важными органами для отслеживания дыхания, частоты сердечных сокращений, насыщения крови кислородом, кровяного давления. Данное устройство предотвращает сердечную и дыхательную аритмию и остановку дыхания.
При уходе за преждевременно рожденным ребенком используется еще аппарат обеспечения питания. Изначально оно может быть введено внутривенно. Таким образом в организм младенца поступают белки, жиры и углеводы, которые нужны для нормального развития.
Для этой цели применяют специальную технику с использованием определенных кровеносных сосудов и насос для стерильной поставки питательных ингредиентов.
Инкубатор практически заменяет матку недоношенному малышу. Там созданы правильные условия для него, поддерживается оптимальная температура и влажность.
В будущем преждевременно рожденные дети часто становятся пациентами с особыми потребностями. Из-за хронического заболевания легких может увеличиться склонность к спастическим бронхитам, повышенному риску развития астмы, одышке во время инфекции.
Кроме того, у недоношенных детей не очень зрелый мозг. Возникает слишком высокая чувствительность нервной ткани в результате механических повреждений. Также мозгу не хватает кислорода. Все это впоследствии негативно сказывается на работе нервной системы ребенка.
Такие дети часто склонны к неврозам, более эмоциональны, активны, плаксивы и нуждаются в особом подходе. С ними непросто справиться, они мало спят и плохо едят. С взрослением эти неприятные последствия проходят.
Что может вызвать преждевременные роды
Разумеется, современная медицина может помочь недоношенному малышу восстановиться, однако всегда лучше, если он готовится к жизни в материнской утробе ровно столько, сколько задумано природой.
Поэтому каждой, кто готовится стать мамой, уже на ранних сроках нужно подробно изучить информацию о том, что может повлиять на продолжительность беременности, вызвать преждевременные роды. Не помешают знания и о том, что такое акушерский пессарий, и какие иные способы предотвращения преждевременных родов существуют. На самом деле, причин этих очень много, ниже – лишь основные их группы.
- Эндокринные патологии. Статистика утверждает, что, если у матери есть эндокринные заболевания и патологии, риск преждевременных родов увеличивается. Провоцируют их и расстройства в сфере половых гормонов, и сахарный диабет – все нарушения гормонального фона.
- Инфекции. Опасны и половые, и соматические их разновидности. Поэтому первые призывают вылечить еще на этапе планирования, а вторых избегать во время вынашивания ребенка. К слову, источником опасности является даже зубной кариес – ведь это тоже постоянный источник размножающихся бактерий.
- Аномалии, пороки, изменения матки и шейки матки. Их причин насчитывается очень много. Главное, чтобы гинеколог был о них осведомлен – чаще всего они провоцируют истмико-цервикальную недостаточность, которая может проявиться уже на 17 неделе. В таком случае пессарий при беременности удерживает шейку матки от раскрытия.
- Генетика. Поразительно, однако факт – чаще всего преждевременные роды случаются у представительниц негроидной расы. Это связано с тем, что их организм вырабатывает несовершенный коллаген – белок, делающий плодные оболочки прочными и позволяющий им растягиваться.
- Особенности беременности и плода. Крупный плод, многоплодная беременность – все это может вызвать растяжение шейки матки. Так же действует многоводие, плацентарная недостаточность и другие патологии, связанные с плацентой. Часто при многоплодной беременности врачи принимают решение использовать пессарий, чтобы предупредить преждевременные роды.
Существует множество иных факторов – неблагоприятные условия беременности, травмы, определенный возраст. Пугаться заранее не стоит – ведь спокойствие во время беременности жизненно необходимо. Однако нужно быть готовой к тому, чтобы предотвратить те ситуации, которые зависят от нас, и могут стать причиной преждевременных родов.
Ведение преждевременных родов
Терапия зависит от стадии. Так при угрожающих и начинающихся родах лечение включает:
- Строгий постельный режим;
- Физический и половой покой;
- Психотерапия и применение успокаивающих препаратов (настойка пустырника, экстракт валерианы);
- Спазмолитические препараты, расслабляющие мускулатуру матки (баралгин, но-шпа, папаверин);
- Средства, снижающие сократительную активность матки (раствор магния сульфата, гинипрал) – оказывают наибольший эффект при лечении преждевременных родов;
- Физиотерапевтическое воздействие (иглоукалывание, электрофорез магния) – используется редко;
- При необходимости антибиотикотерапия;
- Особую группу составляют препараты для ускорения созревания легких плода в сроке 28-34 недели (глюкокортикостероиды, препараты амброксола, сурфактант – чаще используется после рождения ребенка). Данное лечение применяется для профилактики респираторного дистресс-синдрома новорожденных (РДС) – заболевания, связанного с недоразвитием легочной ткани недоношенного ребенка.
При начавшихся преждевременных родах основная задача врача состоит в максимально бережном родоразрешении для уменьшения возможного травматизма. Чем больше срок беременности, тем лучше прогноз для родившегося недоношенного ребенка. На сегодняшний момент существуют методики пролонгирования беременности при излившихся околоплодных водах при отсутствии инфицирования.
Схема ведения начавшихся преждевременных родов:

Как вызвать
Как вызвать преждевременные роды? Искусственное вызывание преждевременных родов называется родовозбуждением. Оно должно проводиться лишь при отсутствии противопоказаний для родов естественным путем. Родовозбуждение рекомендуется проводить при:
- переношенной беременности (диагноз должен быть основан не только на сроке, но и на состоянии плода),
- резус-конфликте (преждевременные роды необходимы для предотвращения причинения вреда здоровью ребенку),
- позднем гестозе (преждевременные роды необходимы для предотвращения причинения вреда здоровью матери).
Компонентом самых распространенных препаратов для родовозбуждения являются простагландиды. Их воздействие заключается в таком изменении структуры ткани шейки матки, при котором обеспечивается ее созревание. Кроме того, достигается расслабляющий эффект на перешейке, шейке и нижнем сегменте матки, а также стимулируется выделение гипофизом эндогенного окситоцина, усиливающего сократительную активность матки.
Наиболее часто применяемой формой для препаратов на основе простагландидов является гель. Его вводят в задний свод влагалища и канал шейки матки. При этом необходимо, чтобы плодный пузырь был целым (это условие запрещает использование геля при преждевременном излитии вод). Начало родовой деятельности наступает после нескольких часов после введения геля, в зависимости от зрелости матки. При отсутствии эффекта допускается два повторных введения геля.
Что предпринимают при угрозе
При угрозе преждевременных родов продление беременности возможно, но при условии, что шейка матки закрыта и не отошли околоплодные воды. Лечение проходит в стационаре, длительность которого может составлять от нескольких дней до месяцев, а в некоторых случаях до самих родов.
В первую очередь при схватках женщине назначают препараты, способствующие снижению тонуса матки. Сначала препарат вводится внутривенно, а при прекращении схваток женщина будет принимать его в виде таблеток вплоть до 37 недели беременности.
На втором этапе лечения врач выявляет и пытается устранить причину преждевременных родов. При обнаружении инфекции беременной назначаются антибактериальные препараты. При развитии истмико-цервикальной недостаточности на сроке до 28 недель на шейку матки накладываются швы, которые не дадут плоду «выпасть» из нее раньше времени. Швы будут накладывать под кратковременным внутривенным наркозом, оказывающий минимальное воздействие на плод. После 28 недель при неполноценности шейки матки во влагалище вставляют специальное кольцо при угрозе преждевременных родов
Гольджи, которое будет поддерживать плод определенное время.
Всегда при угрозе преждевременных родов беременной назначается специальный гормональный препарат, который ускоряет созревание легких у плода. Препарат назначают для перестраховки, в случае, если малыш все-таки родится раньше времени, то благодаря препарату он сможет самостоятельно дышать.
Кроме того, в лечение входит постельный режим, отказ от употребления трудноперевариваемой, острой, жирной пищи.
Самой сложной ситуацией является подтекание околоплодных вод. Если на сроке до 34 недели удалось остановить родовую деятельность, при этом состояние плода и матери нормальное, отсутствуют повышение температуры тела и воспалительные изменения в крови, то возможно продление беременности с обязательным назначением антибактериального препарата для профилактики инфекции. Дело в том, что при подтекании околоплодных вод нарушается целостность плодного пузыря, и теперь любая инфекция может проникнуть внутрь. Именно поэтому прием антибактериального средства является жизненно необходимой мерой.
Диагностика
 Существуют два скрининг-теста, применяемых для диагностики преждевременных родов у женщин, у которых появились признаки досрочных родов или они находятся в группе риска по их развитию. Эти исследования называются ультразвуковое измерение длины шейки матки и анализ фетального фибронектина.
Существуют два скрининг-теста, применяемых для диагностики преждевременных родов у женщин, у которых появились признаки досрочных родов или они находятся в группе риска по их развитию. Эти исследования называются ультразвуковое измерение длины шейки матки и анализ фетального фибронектина.
Измерение длины шейки матки с ультразвуком
Ваш врач может оценить длину шейки матки при первом пренатальном посещении. Если у него возникнут какие-либо сомнения, он назначит ультразвуковое исследование для более точного измерения длины шейки матки и поиска признаков ее изменения. Если шейка начинает сглаживаться или расширяться (открываться), то существует очень высокая вероятность развития у женщины преждевременных родов.
Врач-гинеколог также может направить женщину на УЗИ, если при вагинальном осмотре шейка матки будет аномально короткой, а также если у женщины высокий риск цервикальной недостаточности или имеются симптомы, указывающие на изменение шейки матки (например, давление в области таза, судороги, боли в спине, увеличение количества цервикальной слизи, вагинальные кровянистые выделения или кровотечения).
Если УЗИ показывает, что шейка матки начала изменяться, женщине следует максимально сократить физическую активность, воздерживаться от секса и обязательно бросить курить, если она не сделала этого раньше. В зависимости от ситуации и гестационного возраста ребенка, женщине может быть назначено еще одно ультразвуковое исследование в течение ближайших нескольких недель для диагностики преждевременных родов или их опровержения.
Если срок беременности меньше 24 недель и шейки матки начала меняется, но у женщины нет никаких других признаков преждевременных родов, то ей будет порекомендовано сделать серкляж – процедуру, при которой вокруг шейки матки накладывается шов, который будет держать ее закрытой до момента родов. Чаще всего серкляж делают женщинам, у которых в анамнезе уже были поздние выкидыши (во втором триместре) или преждевременные роды, а также если у будущей мамы диагностирована истмико-цервикальная недостаточность.
Скрининг фетального фибронектина
Этот анализ проводится только тем женщинам, у которых явно выражены симтомы преждвременных родов, особенно если у них начались схватки. Фетальный фибронектин (FFN) представляет собой белок, вырабатываемый плодными оболочками. Если он (даже в небольшом количестве) обнаруживается в цервикальной слизи или во влагалищном секрете между 24-ой и 34-ой неделями беременности, то женщина считается «беременной с повышенным риском преждевременных родов».
Но, несмотря на то, что данный анализ очень точный, он не сможет точно предсказать, в какой именно день вы родите. Поэтому положительный результат FFN может послужить сигналом для того, чтобы ваш врач назначил вам препараты для отсрочки родов, а также кортикостероиды, чтобы помочь легким ребенка созреть быстрее.
Если результат FFN отрицательный, то очень маловероятно, что вы будете рожать в течение ближайших двух недель. Отрицательный результат не только принесет спокойствие женщине, но и поможет ей избежать госпитализации и ненужного лечения.
К сожалению, данный метод диагностики преждевременных родов можно встретить далеко не в каждой больнице, обычно его проводят только в крупных коммерческих (!!!) клиниках. Соответственно, он не бесплатный, и вам, возможно, придется ехать в другой город, чтобы его сделать, поэтому, прежде чем принимать решение, нужно взвесить все «за» и «против».
Беременность после преждевременных родов
Даже если вы во время беременности будете все делать правильно (вести абсолютно здоровый образ жизни, правильно питаться, выполнять все рекомендации врача, сдавать все анализы), вы все равно можете родить ребенка раньше положенного срока. Ребенок, родившийся раньше 37-ой недели, считается недоношенным, а роды – преждевременными.
Конечно, если у женщины уже был горький опыт преждевременных родов, она переживает, сможет ли она выносить последующего ребенка полные 9 месяцев. Так возможно ли полностью выносить беременность после преждевременных родов?! Спешим вас успокоить: тот факт, что у вас был недоношенный ребенок, еще не значит, что и следующий ребенок родится преждевременно!
В большинстве случаев причина того, почему роды начались раньше предполагаемого срока, остается невыясненной. Как правило, роды всегда начинаются без предупреждения, и их часто уже невозможно остановить. Кроме того, бывают случаи, когда врачи сами рекомендуют женщине родить раньше срока, если ее здоровье (или здоровье ее ребенка) находится в опасности.
- Обычно преждевременные роды рекомендуются врачами при:
- сильном кровотечении, которое невозможно остановить;
- тяжелой форме гестоза и тяжелой преэклампсии (эклампсии) у матери;
- усугубившиеся заболевания у матери, особенно такие как: гипертоническая болезнь; пиелонефрит и другие серьезные заболевания почек; серьезная анемия; хронические заболевания печени; сахарный диабет (особенно если он был у женщины еще до беременности); бронхиальная астма; заболевания надпочечников;
- внутриутробной гибели плода;
- прогрессирующем ухудшении состояния плода в материнской утробе;
- несовместимых с жизнью пороках развития у плода.
Если у вас уже были преждевременные роды, и вы снова решились забеременеть, вам стоит перед зачатием проконсультироваться с врачом-перинатологом, который специализируется на беременностях с различными осложнениями, в том числе и на преждевременных родах.
Опасности для малыша и мамы
Преждевременные роды могут стать причиной следующих опасных осложнений:
- преждевременного разрыва плодного пузыря и преждевременного отхождения околоплодных вод,
- кислородного голодания (гипоксии) ребенка,
- инфицирования матки или ребенка,
- стремительного протекания родов,
- слабой родовой деятельности,
- разрывов или травм ребенка и матери,
- кровотечений у роженицы.
Самой частой причиной гибели ребенка при преждевременных родах является недостаточная для полноценной жизнедеятельности степень развития его органов (в основном легких). В сильной степени вероятность гибели ребенка зависит от срока преждевременных родов.
Для цитирования:
Серов В.Н., Сухорукова О.И. Профилактика преждевременных родов // РМЖ. Мать и дитя. 2014. №1. С. 3
До 2012 г. в России под понятием «рождение живого ребенка (новорожденного)» понималось «полное выделение или извлечение из организма матери плода при сроке беременности 28 недель и больше» (приказ МЗ СССР 12.06.86 г. № 848, приложение 1, п. 3).
В 2012 г. Минздрав России, «согласно Международной конвенции о правах ребенка, Декларации об обеспечении выживания, защиты и развития детей», отменил действие этой инструкции на территории Российской Федерации. С января 2012 г. в Российской Федерации введены критерии, рекомендованные Всемирной организацией здравоохранения (приказ МЗ РФ № 318 от 04.12.2011 г.). Критерии жизнеспособности плода: срок - 22 нед. и более, масса тела - 500 г и более. Среди рожденных в 22-23 нед. выживают 20% (каждый 5-й новорожденный), в 26 нед. - 60%, в 27-28 нед. - около 80% недоношенных новорожденных . Почти 100% выживаемость отмечена среди новорожденных в 32 нед. беременности и более. На долю недоношенных детей приходится 60-70% ранней неонатальной смертности и 65-75% детской смертности . Мертворождаемость при преждевременных родах в 8-13 раз выше, чем при своевременных . Дети, рожденные с массой менее 1500 г, в 200 раз чаще умирают новорожденными и, если выживают, в 10 раз чаще имеют неврологические и соматические осложнения, чем дети, рожденные с массой более 2500 г .
Ведущими причинами преждевременных родов до 28-недельного срока являются: инфекция, преждевременное излитие околоплодных вод и истмико-цервикальная недостаточность с последующим пролабированием и инфицированием оболочек плодного пузыря . По данным литературы, от 30 до 40% преждевременных родов обусловлены наличием инфекционного процесса [Власова Т.А., Вальдман С.Ф., Иванова Н.В., 2008]. Урогенитальная инфекция играет ключевую роль в генезе различных патологических процессов при беременности и состоянии здоровья новорожденного . Наиболее частой причиной преждевременных родов является условно-патогенная флора урогенитального тракта. При этом изменение биоценоза влагалища с соответствующим изменением рН может быть использовано как маркер оценки риска преждевременных родов [Радзинский В.Е., Хамошина М.Б., Календжян А.С., 2010]. Преждевременный разрыв плодных оболочек осложняет течение преждевременных родов в 19,95% случаев . Исследования показали, что основной путь изменения оболочек с их последующим разрывом — инфицирование их различными микроорганизмами восходящим путем . Ранняя диагностика преждевременного излития околоплодных вод во многом определяет дальнейшую тактику ведения . Обнаружение протеина-1 , связывающего инсулиноподобный фактор роста во влагалищном отделяемом, служит одним из надежных методов диагностики преждевременного разрыва плодных оболочек . В существующей системе диспансеризации недостаточно проработаны единые методические установки применительно к профилактике преждевременных родов и ограничены возможности применения современных методов их прогнозирования, позволяющих осуществить раннее выявление факторов риска и выбор оптимальной тактики ведения беременности [Радзинский В.Е., Оразмурадова А.А., 2009].
Риск развития идиопатического респираторного дистресс-синдрома у недоношенных детей при сроке гестации менее 28 нед. составляет 60%, от 32 до 36 нед. — 20%, более 37 нед. — 5% . Стероидная терапия глюкокортикоидами на 40% снижает раннюю неонатальную смертность.
Преждевременные роды подразделяются на спонтанные и индуцированные, связанные с состоянием здоровья беременной и/или плода. Спонтанные преждевременные роды, в свою очередь, могут начинаться с регулярной родовой деятельности при целом плодном пузыре — идиопатические (около 40-50% случаев) или с отхождения околоплодных вод при отсутствии родовой деятельности (около 50%) . По клинической картине преждевременные роды делятся на угрожающие, характеризующиеся нерегулярными сокращениями матки и открытием шейки матки до 3-4 см, и начавшиеся — в этом случае наступает регулярная родовая деятельность и происходит открытие шейки матки на 3-4 см и более. Каждый третий случай преждевременных родов происходит у первобеременных, у которых к факторам риска следует отнести ранее перенесенные аборты или самопроизвольные выкидыши, инфекцию мочевыводящих путей, воспалительные заболевания гениталий .
Диагноз начала преждевременных родов сопряжен с определенными трудностями в связи с отсутствием специфической симптоматики. Прогнозирование начала наступления преждевременных родов — это чрезвычайно важная в практическом отношении проблема, поскольку примерно в 50% случаев сократительная деятельность матки спонтанно прекращается . В качестве предиктора преждевременных родов в настоящее время довольно успешно применяется экспресс-тест на определение фосфорилированной формы протеина-1 , диагностическая чувствительность которого равняется 88,9%, а диагностическая специфичность — 100% .
Фосфорилированный протеин-1 , связывающий инсулиноподобный фактор роста, синтезируется децидуальными клетками. Околоплодные воды, сыворотка плода и беременной, напротив, содержат большое количество нефосфорилированного ПСИФР-1 . При приближении срока родов околоплодные оболочки начинают отделяться от децидуальной оболочки, в результате высвобождается небольшое количество фПСИФР-1 . Отрицательный результат указывает на низкий риск преждевременных родов в течение 7 дней после проведения теста. Прогностическая ценность отрицательного результата — 94%.
На первом этапе исследования нами проведен ретроспективный клинико-статистический анализ 137 историй преждевременных родов. Эти исследования проводились по специально разработанной методике обследования, при которой учитывались паспортные, анамнестические, клинические данные, сведения об образовании, о наличии профессиональных вредностей, паритета, особенности течения предыдущих и настоящей беременности и родов, а также о состоянии и исходе родов для плода и новорожденного. Произведено выделение факторов риска и формирование групп высокого риска по преждевременным родам.
На втором этапе, который составил основную часть исследования, было проведено динамическое проспективное наблюдение за 143 беременными от момента их постановки на учет до выписки из стационара после родоразрешения. Данная группа была сформирована на основании данных анкетирования, в процессе которого выяснялись факторы риска преждевременных родов.
Критерии включения: наличие урогенитальной инфекции, диагностированная истмико-цервикальная недостаточность, плацентарная недостаточность и анамнестические факторы (преждевременные роды в анамнезе, множественные внутриматочные вмешательства, преждевременная отслойка плаценты в анамнезе).
Критерии исключения: тяжелая экстрагенитальная патология, многоплодная беременность.
Все наблюдаемые беременные подвергались углубленному клиническому обследованию.
Исходы родов для плода, течение раннего неонатального периода проанализированы у 280 новорожденных. В ходе работы были использованы общеклинические (клинико-анамнестические, лабораторные), специальные (УЗИ, допплерометрия, КТГ), генетические, патолого-анатомические, иммунологические и статистические методы исследования.
Для выполнения задач исследования, включающих использование высокочувствительных тест-систем, основанных на определении протеина-1 , связывающего инсулиноподобный фактор роста во влагалищном отделяемом, из числа обследованных беременных было отобрано 85 пациенток с угрозой прерывания беременности и 29 пациенток с диагностированными мутациями в генах тромбофилии, с последующим применением низкомолекулярного гепарина, ознакомленных с целью и методами исследования, давших письменное согласие на их включение в научное исследование.
Пациентки обеих групп, включенные в исследование, были сопоставимы по возрасту и соматическому здоровью. В ретроспективной группе (РГ) у всех анализируемых пациенток отмечалось осложненное течение беременности (табл. 1).
Анализ факторов риска преждевременных родов в проспективной группе (ПГ) показал сходное распределение частоты рисков, что и в РГ. В обеих группах в трети случаев имело место сочетание факторов риска (R=0,22; р=0,01). Анализируя состояние соматического статуса, стоит отметить, что при хронических заболеваниях почек, а также при состояниях бессимптомной бактериурии роды до 28 нед. происходили в 3 раза чаще (58%), чем на сроке 33-37 нед. — 17% (p<0,01). Влагалищная инфекция в нашем исследовании занимает ключевую позицию, т. к. в 18 случаях роды наступили до 28 нед., что почти в 6 раз превышает таковые показатели при родах на сроке 33-37 нед. (p<0,01). Половина родов на сроке 28-33 нед. происходили на фоне влагалищной инфекции — 51% (p<0,01). При родах в 28-37 нед. предлежание плаценты отмечено в 17,86% случаев.
Аномалии предлежания плаценты наблюдались в 5 раз чаще при преждевременных родах до 28 нед., чем при родах на сроке 33-37 нед. (p<0,01). Преждевременная отслойка плаценты произошла в 23 (16,8%) случаях, на сроке до 28 нед. — 31,6%, на сроке 28-32 нед. 6 дн. — 13,1% и при сроке 33-37 нед. — 17,7% (p<0,01) (рис. 1).
Нами отмечено, что все женщины РГ имели отягощенный акушерско-гинекологический анамнез. Так, у 56,93% женщин были преждевременные роды в анамнезе, у 33,58% отмечено искусственное прерывание беременности или диагностическое выскабливание, а оперативные вмешательства на шейке матки в анамнезе — у 24,82% (табл. 2).
У 54% пациенток РГ беременность протекала с угрозой прерывания на различных сроках, из них стационарную помощь получили 89%. Токолитическая терапия в стационаре проводилась преимущественно препаратами сульфата магния — 54%, β-адреномиметиками — 27%, нестероидными противовоспалительными препаратами — 11%, их сочетание имело место в 7,5% случаев. Терапия β-адреномиметиками и нестероидными противовоспалительными препаратами в сроки до 28 нед. не назначалась.
У ближайших родственников анализируемых беременных в исследовании наследственности были отмечены в 24 случаях инсульты, тромбозы глубоких вен и инфаркты. При изучении анамнеза женщин ретроспективной группы отмечена преждевременная отслойка плаценты в 17% случаев, плацентарная недостаточность с внутриутробной задержкой развития плода — в 53% случаев. У таких пациенток в 63,33% случаев произошли очень ранние преждевременные роды, что в 3 раза чаще, чем роды на сроке 33-37 нед. (R=0,21; р=0,01).
В 63% случаев преждевременные роды до 28 нед. начинались с преждевременного излития околоплодных вод, на сроке 28-32 нед. 6 дн. — в 74%, при родах в 33-37 нед. — в 30% случаев (p<0,02).
Частота преждевременных родов в период 2010—2012 гг. , по данным статистических отчетов, колебалась от 7,8 до 10,6% (рис. 2).
Все беременные ПГ были поставлены на учет до 6-недельного срока гестации, после УЗИ, конкретизирующего срок беременности и место имплантации плодного яйца.
При самостоятельном скрининге на влагалищную инфекцию отклонение в значении рН влагалищного содержимого в ПГ выявлено у 43% беременных. Бактериоскопическое исследование установило, что бактериальный вагиноз имеет место в 37 (59,68%) случаях, вагинальный кандидоз — в 11 (17,74%), неспецифический вагинит — в 14 (22,58%) случаях (p<0,05) (табл. 3).
В ПГ обследование на мутации в системе гемостаза проводилось всем беременным с преждевременными родами в анамнезе — в 59% случаев, преждевременной отслойкой плаценты — в 19%, предлежанием плаценты — в 17% случаев. У трети беременных из 102 обследованных были выявлены мутации в генах системы гемостаза (табл. 4). Все беременные с подтвержденными генетическими мутациями тромбофилии были госпитализированы для дообследования и подбора терапии низкомолекулярными гепаринами.
Пациентки с мутацией в гене MTFHR (С667ТТ) дополнительно во время беременности получали препараты фолиевой кислоты. Оценивался уровень гомоцистеина. Динамический контроль за лечением проводился по показателям гемостазиограммы 1 раз в 2 нед.
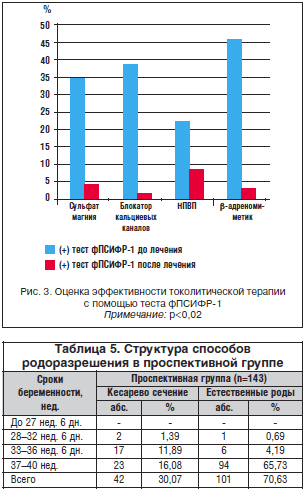
При обращении с жалобами на дискомфорт или боли внизу живота, начиная с 22 нед. гестации, у 85 беременных для диагностики и прогнозирования наступления преждевременных родов использовался высокочувствительный тест на полосках, определяющий фосфорилированную форму протеина-1 , связывающего инсулиноподобный фактор роста. В 53% случаев угрозы прерывания беременности при первом обращении получен положительный результат, подтвержденный УЗИ и мануальным исследованием, данные беременные госпитализированы, 47% пациенток продолжили амбулаторное наблюдение. Оценку качества терапии, угрозы прерывания беременности в стационаре проводили с помощью повторного теста на определение фПСИФР-1 (рис. 3).
Нами отмечено, что при применении β-адреномиметиков частота повторных положительных результатов при тестировании в 2 раза ниже, чем при применении блокаторов кальциевых каналов и НПВП (Р<0,02). По результатам нашего исследования, наиболее предпочтительным для снятия угрозы прерывания беременности на сроке до 28 нед. является блокатор кальциевых каналов — нифедипин, а на сроке 28-33 нед. — сульфат магния и гексапреналина сульфат (р<0,02).
В РГ очень ранние преждевременные роды до 28 нед. гестации имели место в 13,9% случаев, ранние в 28-32 нед. 6 дн. — 61,3% и роды на сроке 33-37 нед. — в 25,8% случаев. В ПГ, благодаря проведенной комплексной профилактике, преждевременные роды на сроке до 28 нед. не произошли. Роды на сроке 28-32 нед. 6 дн. беременности произошли в 2 случаях.
Анализ данных по группам показал, что преждевременные роды на сроке 33-37 нед. в РГ (4,4%) заканчивались кесаревым сечением в 2 раза реже, чем в ПГ (11,9%) (R=0,17; р=0,01) (табл. 5).
У пациенток с наследственной тромбофилией роды через естественные родовые пути на сроке 33-37 нед. произошли в 6,9% случаев (p<0,01), на сроке 37-40 нед. гестации путем кесарева сечения — в 10,3%, через естественные родовые пути — в 79,3% случаев (p<0,01).
В ПГ родились 143 ребенка. Из них на сроке 28-32 нед. 6 дн. — 2,1%, 33-37 нед. — 16,1% и в доношенном сроке — 81,8% детей. Оперативным способом родились 42 ребенка, естественным путем — 101 (рис. 4). В ретроспективной группе на сроке 28-32 нед. 6 дн. ведущими заболеваниями были пневмония — 66,1%, конъюгационная желтуха — 37,3%, респираторный дистресс-синдром мембран — 59,3% (p<0,02). Сравнивая результаты в группах, стоит отметить, что заболеваемость пневмонией и респираторным дистресс-синдромом у недоношенных детей в ПГ снизилась в 4 раза по сравнению с РГ (R=0,17; р=0,02).
В ПГ на первом месте в структуре заболеваемости находился отечный синдром — 21,7%, конъюгационная желтуха — 17,4%, гемолитическая болезнь — 17,4%, пневмония и респираторный дистресс-синдром — по 13,1% (рис. 5).
Сравнивая результаты в группах, стоит отметить, что заболеваемость пневмонией и респираторным дистресс-синдромом у недоношенных детей в ПГ снизилась в 4 раза по сравнению с РГ (R=0,17; р=0,02). В 3 раза снизилось число детей в ПГ (21,7%) нуждающихся в искусственной вентиляции легких, по сравнению с РГ (R=0,21; р=0,02).
Формирование групп высокого риска по преждевременным родам позволяет оптимизировать диагностическую и лечебную тактику. Выявление урогенитальной инфекции с помощью простого теста самодиагностики определения рН влагалищной среды с последующим бактериоскопическим исследованием и санацией позволяет снизить частоту преждевременных родов. Необходимым является определение тромбофилии, и в частности наследственных мутаций генов тромбофилии, с профилактическим применением низкомолекулярных гепаринов. Правильный подбор токолитической терапии с использованием современной высокочувствительной тест-системы, определяющей фосфорилированную форму протена-1 , связывающего инсулиноподобный фактор роста во влагалищном отделяемом, для оценки ее эффективности, способствует снижению частоты преждевременных родов.





Литература
- Акушерство. Справочник Калифорнийского университета / Под ред. К. Нисвандера, А.Э. Эванса / Пер. с англ. М.: Практика, 1999. 703 с.
- Власова Т.А., Вальдман С.Ф., Иванова Н.В. и др. Факторы риска и особенности ведения преждевременных родов // Репродуктивное здоровье женщины. 2000. № 2. С. 153-160.
- Кулаков В.И., Серов В.Н., Сидельникова В.М. Преждевременные роды - тактика ведения с учетом срока гестации // Журнал акушерства и женских болезней. 2002. № 2. С. 13-17.
- Макацария А.Д., Бицадзе В.О., Гениевская М.Г. и др. // Антифосфолипидный синдром в акушерской практике. М.: Руссо, 2003. С. 344.
- Михайлов М.К. Биомеханизм родовых повреждений позвоночника, спинного мозга и позвоночных артерий: методические материалы. Казань, 1994. С. 6-8.
- Сидельникова В.М. Акушерская тактика ведения преждевременных родов // Акушерство и гинекология. 2000. № 5. С. 8-12.
- Сидельникова В.М., Тетруашвили Н.К. Преждевременные роды и иммунологические аспекты // Акушерство и гинекология. 2002. № 7. С. 44-49.
- Федорова М.В. Плацентарная недостаточноть // Акушерство и гинекология. 1997. № 6. С. 40-43.
- 9. Шалина Р.И., Курцер М.А., Плеханова Е.Р. и др. Несвоевременное излитие околоплодных вод: активная и выжидательная тактика ведения преждевременных родов // Вопросы гинекологии, ушерства перинатологии. 2006. Т. 5, № 1. С. 27-32.
- Шалина Р.И., Плеханова Е.Р. Комплексная терапия беременных с угрозой преждевременных родов // Вопросы гинекологии, акушерства и перинатологии. 2007. Т. 6, № 1. С. 33-40.
- 11. Шаповаленко С.А. Комплексная диагностика и лечение плацентарной недостаточности у беременных на разных стадиях гестации // Вестник Росс. ассоциации акушеров-гинекологов. 2001. № 2. С. ‐47.
- Gyetvai K., Hannah M., Hodnett E. et al. Tocolytics for preterm labor: a systematic review // Obstet. Gynecol. 1999. Vol. 94. P. 869-877.
- 13. How H.Y., Cook C.R., Cook V.D. et al. Preterm premature rupture of membranes: aggressive tocolysis versus expectant management // J. Matern. Fetal. Med. 1998. Vol. 7. P. 8-12.
- Mattison D., Damus K., Fiore E. et al. Preterm delivery: a public health perspective // Paediatr. Perinatal. Epidemiol. 2001. Vol. 15. C. 7-16.
- Monaghan S., Little R., Hulchiy O. et al. Preterm birth in two urban areas of Ukraine // Obstet. Gynecol. 2000. Vol. 95. P. 752-755.
- 16. Naef R.W. 3rd , Allbert J.R., Ross E.L., et al. Premature rupture of membranes at 34 to 37 weeks’gestation: aggressive versus conservative management // Am. J. Obstet. Gynecol. 8. Vol. 178. P. 126-130.
- Paternoster D.M., Bertoldini M., Pignataro R. et al. Analisi comparativa dei inarcatori di parto pretermine // Acta biomed. Ateneo parm. 2000. Vol. 71. P.331-356.
- 18. Ramsey P.S., Lieman J.M., Brumfield C.G. et al. Chorioamnionitis increases neonatal morbidity in pregnancies complicated by preterm premature rupture of membranes // Am. J. Obstet. ecol. 2005. Vol. 192 (4). P. 1162-1166.
- Rabe H., Reynolds G.J., Diaz-Rosello J.L. Early versus delayed umbilical cord clamping in preterm infants // Cochrane Library. 2009. Vol. 1.
- Scholl T.O. Iron status during pregnancy: setting the stage for mother and infant // Am. J. Clin. Nutr. 2005. Vol. 81. P. 1218S-1222S.
- Wolf H., Schaap A.H.P., Bruinse H.W. et al. Vaginal delivery compared with caesarean section in early preterm breech delivery: a comparison of long term outcome // Br. J. Obstet. aecol. 1999. Vol. 106. P. 486-491.
В наши дни преждевременные роды стали достаточно частым явлением. Несмотря на современное медицинское оборудование, которое позволяет выхаживать недоношенных младенцев даже в очень тяжелых случаях, все мы понимаем, что лучше, если рост и развитие ребенка до физиологической нормы происходит в материнской утробе, а не в инкубаторе, пусть и ультрасовременном. Именно поэтому угроза преждевременных родов является страхом номер один среди «беременной аудитории».
Проблема преждевременных родов довольно серьезная, понятное дело, что разговоры об этом настроения будущей мамочке не поднимут! Но и раньше времени переживать и бояться тоже не стоит, ведь вероятность благополучного родоразрешения намного выше, чем рождение малыша преждевременно. К тому же если знать признаки наступления преждевременных родов и вовремя предпринять необходимые меры, то малышу можно помешать родиться на свет раньше положенного срока. Об этом поговорим чуть ниже.
Что такое преждевременные роды?
Преждевременные роды всегда связаны с борьбой за выживание, с долгим, сложным и дорогим лечением, направленным на выздоровление малыша. Отмечу, что не всегда подобные случаи имеют благополучное завершение. Чем раньше срок, на котором прервалась беременность, тем чаще у малышей возникают проблемы со зрением, тяжелые расстройства неврологического свойства и т.п. Риск раннего появления на свет для малыша переоценить трудно, поскольку его организм просто не готов к самостоятельному функционированию: не готовы легкие, желудочно-кишечный тракт, его организм не может удержать температуру тела и т.д.
Бывают случаи, когда вызывание преждевременных родов просто необходимо (по медицинским показаниям или по желанию беременной). Согласно российскому законодательству в нашей стране прерывание беременности возможно осуществить до 22 недель, это уже считается не абортом, а преждевременными родами, несмотря на то, что их классифицируют как поздний выкидыш. Если спустя неделю после такого прерывания беременности ребенок остается жив, то такие роды относят к категории ранних преждевременных, а выживший плод считается ребенком.
Методика проведения преждевременных родов определяется акушером-гинекологом с учетом причин их вызвавших. В случае неготовности родовых путей, при этом, если причинами послужили поздний токсикоз, который является угрозой для жизни матери, эклампсия или судороги, проводится кесарево сечение, несмотря на практически полное отсутствие шансов на то, что ребенок выживет.
Если время роли не играет или прерывание беременности осуществляется по социальным показаниям, врачи проводят обычную подготовку родовых путей с применением препаратов, которые вызывают преждевременные роды.
Какие роды считаются преждевременными?
Преждевременными считаются роды, произошедшие на сроке до 37 недель беременности. В акушерской практике выделяют интервалы, в которые преждевременные роды могут наступить:
- на сроке в 22 недели;
- на сроке в 22-27 недель;
- на сроке в 28-33 недели;
- на сроке в 34-37 недель.
Малыши, рожденные на 29, 30, 31 неделе беременности практически всегда имеют вес более килограмма, у них относительно хорошо подготовлены легкие к дыханию, поэтому они изначально имеют хорошие шансы на выживание. Но недоношенность является не единственной проблемой, часто она связана с гипоксией в родах и до родов, натальной (родовой) травмой (которые часто приводят к смерти младенцев) и другими заболеваниями, которые и послужили причиной преждевременных родов.
Причины и симптомы преждевременных родов.
- Эндокринные заболевания у беременной женщины увеличивают риск возникновения преждевременных родов и возникновения проблем при вынашивании. Сюда относят гормональный дисбаланс в половой сфере, заболевания щитовидной железы, сахарный диабет.
- Половые инфекции (хламидиоз, уреаплазмоз и т.п.), имеющиеся у женщины в период вынашивания ребенка, вдвое увеличивают риск преждевременных родов. Помимо этого, они способны вызвать заболевание и пороки развития у ребенка. Эрозия шейки матки , сальпингит в хронической форме, эндометрит, бактериальный вагиноз также представляют угрозу.
- Соматические инфекции (ОРВИ, тонзиллит, вирусные гепатиты, незалеченные зубы) являются источником инфекции для плода и могут спровоцировать преждевременные роды.
- Наличие пороков развития, аномалий и опухолей матки, изменения шейки матки и спайки вследствие родов и абортов в большинстве случаев являются тем фактором, который провоцирует наступление преждевременных родов. Повреждение круговых мышц перешейка матки (обычно в родах или при аборте), которые препятствуют ее раскрытию во время вынашивания малыша, приводит к возникновению истмико-цервикальной недостаточности (ИЦН). При данном явлении шейка матки под тяжестью и давлением плода начинает приоткрываться уже с 16-17 недель беременности, в неё «выбухает» плодный пузырь, который инфицируется, в результате разрывается, провоцируя преждевременные роды.
- Соматические болезни не инфекционного характера у беременной (болезни почек, сердца и печени, истощение, дефицит питания) способствуют ослаблению организма и осложняют течение беременности. В данной ситуации преждевременные роды возникают очень часто.
- Пороки развития плода и наличие генетических болезней провоцируют преждевременные роды. Обычно угроза возникает уже на 32 неделе вынашивания ребенка.
- Различные осложнения и особенности беременности также являются фактором риска. Сюда можно отнести ожидание двойни (преждевременные роды происходят на фоне перерастяжения матки), многоводие , осложнения в виде гестоза на поздних сроках, фето-плацентарной недостаточности, предлежания и отслойки плаценты. Все это также может стать причиной вызова преждевременных родов.
- Генетические особенности.
- Травмы живота.
- Наличие вредных привычек у матери.
- Женский возраст до 18 лет и возраст старше 30 лет являются факторами риска.
- Тяжелый физический труд, недосыпание, хронические стрессы, психическое перенапряжение.
- Плохое питание и условия жизни.
- Неполная семья, нежеланная беременность.
Преждевременные роды и срок беременности.
Преждевременные роды в 22-27 недель.
Появившиеся на этом сроке беременности дети имеют самый низкий процент выживаемости, поскольку их легкие еще не зрелые, а вес находится в пределах 500-1000 г. Главными факторами, которые спровоцировали преждевременные роды на этом сроке беременности, являются истмико-цервикальная недостаточность, инфицирование плодного пузыря и его разрыв. Ребенок, появившийся на свет в 22-23 недели, практически не имеет шансов на выживание, а те не многие, кто смог выжить (а такие случаи в акушерской практике бывали) в дальнейшем становятся инвалидами. Те, кто родился с 24 по 26 неделю, чаще остаются в живых, да и прогноз относительно их здоровья гораздо лучше. Преждевременные роды в период с 22 по 27 неделю беременности происходят всего в пяти процентах случаев.
Преждевременные роды в 28-33 недели.
Большинство детей, рожденных на этом сроке, благополучно выживают, что во многом обусловлено высоким уровнем развития неонатологической помощи, однако стоит отметить, что не для всех детишек факт недоношенности остается без последствий. Обычно дети этой группы имеют вес от 1000 до 1800 грамм, легкие их практически подготовлены к дыханию. На данном сроке преждевременные роды могут возникнуть по самым различным причинам, начиная от осложнений беременности и заканчивая резус-конфликтом.
Преждевременные роды в 34-36 недель.
Появиться на свет на этом сроке беременности для ребенка не представляет опасности. Рожденный в условиях роддома здоровый, но недоношенный малыш имеет все шансы на быструю адаптацию и отменное здоровье в будущем. Вес малышей, рожденных на этом сроке обычно больше двух килограммов, легкие готовы к самостоятельной работе, требуется небольшая поддержка медикаментами для ускорения их созревания. Главными виновниками преждевременных родов на этом сроке считаются соматические заболевания будущей мамочки, разного рода осложнения течения беременности и внутриутробная гипоксия на фоне фето-плацентарной недостаточности.
Симптомы и признаки преждевременных родов.
Признаки преждевременных родов можно сравнить с угрозой прерывания беременности на ранних сроках. Чаще всего об их начале говорит излитие околоплодных вод, однако за несколько дней до этого у женщины обычно наблюдаются симптомы-предвестники, на которые она не обращает, как правило, внимания.
В акушерской практике выделяют несколько этапов преждевременных родов:
- Угрожающие преждевременные роды. В этот период симптомов преждевременных родов можно даже не заметить. Сюда можно отнести тянущие боли в пояснице и внизу живота слабого характера, напряжение или сокращение матки, которое можно заметить, положив руку на живот (обычно он напрягается), беспокойное поведение малыша (чаще пинается), появление из половых путей слизистых выделений иногда с примесью крови (при осмотре матка плотная и закрыта). Обращение на этом этапе к врачу поможет избежать преждевременных родов, обычно назначается минимальное медикаментозное лечение и рекомендуется абсолютный покой беременной.
- Начинающиеся преждевременные роды. Симптомы носят более выраженный характер, в частности боли в пояснице и внизу живота становятся более интенсивными, схваткоподобными. В это время часто отходит слизистая пробка, наблюдаются выделения из половых путей кровянистого характера, нередко изливаются воды. Во время осмотра специалист выявляет укорочение и размягчение шейки матки, ее открытие на 1-2 пальца.
- Начавшиеся преждевременные роды. Обычно если процесс родов начался, его уже не затормозить. Нередко преждевременные роды имеют стремительное течение, к примеру, у первородящих они проходят за 6 часов, при повторных родах это время может быть сокращено вдвое. Боли становятся очень интенсивными, приобретая схваткообразный характер, причем схватки становятся регулярными (через каждые десять минут и менее), шейка матки быстро раскрывается, отходят воды, плод проталкивается к входу в малый таз.
Лечение угрозы преждевременных родов.
Обычно если беременная обращается к врачу на этапе угрожающих преждевременных родов ей рекомендуется госпитализация в роддом, однако не во всех случаях это так необходимо. Конечно, вначале проводится гинекологический осмотр, сдаются анализы, оценивается состояние шейки матки, ребенка, выявляется наличие или отсутствие инфекции у женщины.
Подробнее стоит остановиться на подтекании околоплодных вод. Очень часто из-за страха женщины не обращаются к врачу, если воды отошли, а схватки пока не начались, а зря. В данном случае сразу прерывать беременность никто не будет (бояться нечего), особенно если ее сроки не достигли 34 недель. При отсутствии признаков инфекции беременную просто кладут в роддом, где в течение нескольких дней (пять-семь и больше) специалисты будут готовить легкие плода для самостоятельной работы (обычно назначают глюкокортикоиды), сама же беременная будет защищена от инфекции путем проведения антибиотикотерапии и создания стерильных условий. Родоразрешение произойдет только после того, как легкие плода будут готовы, чтобы ребенок смог дышать самостоятельно. Продление беременности при преждевременном разрыве плодного пузыря осуществляется исходя из своевременности обращения и состояния беременной на момент обращения.
При угрозе преждевременных родов на сроке в 35 недель и больше с излитием околоплодных вод беременную родоразрешают, ведь адаптация таких детей ко внеутробной жизни проходит, ка правило, успешно. Если околоплодный пузырь сохранен, лечение направлено на прекращение начавшейся родовой деятельности и устранение причины ее вызвавшей. Если существует только угроза преждевременных родов, иногда возможно амбулаторное лечение, но в большинстве случаев рекомендуется госпитализация. Часто создание спокойной обстановки для беременной достаточно для прекращения родовой активности и продолжения беременности.
Если родовой процесс начался, его уже не остановить. Если плодный пузырь цел, то в качестве терапии применяются препараты, действие которых направлено на расслабление матки, а также вводят успокаивающую терапию, физиолечение и постельный режим.
Если лечение оказалось безуспешным, схватки не прекратились, а нарастают с каждым разом, встает вопрос о родоразрешении.
Опасность стремительных преждевременных родов.
Как правило, преждевременные роды, имеющие стремительный характер, всегда связаны с гипоксией, что обусловлено частыми сокращениями матки и слишком быстрым продвижением плода по родовым путям. Мягкие кости и маленькие размеры головки плода, а также слабые сосуды в сочетании с вышеизложенным может спровоцировать тяжелые родовые травмы плода, внутричерепные кровоизлияния и травмирование шейного отдела позвоночника. Кстати, именно из-за того, как протекал родовой процесс, в случае преждевременных родов, может пострадать недоношенный ребенок, а не из-за факта недоношенности.
Если остановить преждевременные роды специалисты не смогли, то они делают все для того, чтобы роды прошли максимально бережно. Никаких методов защиты промежности от разрывов не применяется, поскольку это может стать причиной травмы плода. Даже в случае ягодичного предлежания плода роды осуществляются естественным путем (при отсутствии противопоказаний), а в стационарах созданы все условия для выхаживания новорожденных. В случае при глубокой недоношенности делают кесарево сечение.
В случае дискоординированной родовой деятельности или её слабости проводятся бережные роды с тщательным обезболиванием, осторожной стимуляцией с одновременным контролем за состоянием плода.
Если беременность продлили после излития околоплодных вод, высока вероятность развития эндометрита и послеродовых кровотечений. Преждевременные роды в 35 недель практически не имеют осложнений.
Кесарево сечение при преждевременных родах не применяется, если плод глубоко не доношен, а налицо явные признаки хориоамнионита и внутриутробной инфекции, а также в случае внутриутробной гибели плода.
В этих ситуациях необходимы естественные роды, кесарево сечение представляет угрозу жизни и здоровью женщины.
Профилактика преждевременных родов заключается в устранении факторов, их вызывающих еще на этапе планирования беременности. Поэтому очень важно быть здоровой на момент беременности или если это вышло случайно, необходимо в максимально ранний срок встать на учет и пройти обследование.
Преимущественное положение на левом боку, которое способствует восстановлению кровотока, снижению сократительной активности матки и нормализации тонуса матки у 50% беременных с угрожающими преждевременными родами. По данным других исследований, длительный постельный режим, используемый как единственный метод лечения, не дает положительных результатов.
Нет убедительных данных о пользе гидратации (усиленного питьевого режима, инфузионной терапии), используемых в целях нормализации фетоплацентарного кровотока для предотвращения преждевременных родов.
Медикаментозное лечение преждевременных родов
При наличии условий предпочтение отдают токолитической терапии. Препаратами выбора в настоящее время остаются β-адреномиметики, препаратом второй очереди - магния сульфат, которые позволяют быстро и эффективно снизить сократительную активность миометрия.
β-адреномиметики можно использовать для отсрочки родоразрешения при проведении профилактики респираторного дистресс-синдрома глюкокортикоидами или при необходимости перевода роженицы в перинатальный центр, где есть возможность оказания высококвалифицированной помощи недоношенным новорожденным.
Из β-адреномиметиков применяют гексопреналин, сальбутамол, фенотерол.
Механизм действия: стимуляция β2-адренорецепторов гладкомышечных волокон матки, что вызывает повышение содержания циклического аденозинмонофосфата и как следствие - снижение концентрации ионов кальция в цитоплазме клеток миометрия. Сократимость гладкомышечной мускулатуры матки снижается.
Показания и необходимые условия для назначения β-адреномиметиков
- Терапия угрожающих и начинающихся преждевременных родов.
- Целый плодный пузырь (исключение составляет ситуация при подтекании околоплодных вод в отсутствие хориоамнионита, когда необходимо отсрочить роды на 48 ч для проведения профилактики респираторного дистресс-синдрома плода применением глюкокортикоидов).
- Открытие маточного зева не более чем на 4 см (в противном случае терапия неэффективна).
- Живой плод без аномалий развития.
- Отсутствие противопоказаний для использования β-адреномиметиков.
Противопоказания
Экстрагенитальная патология матери:
- сердечно-сосудистые заболевания (стеноз устья аорты, миокардит, тахиаритмии, врожденные и приобретенные пороки сердца, нарушения сердечного ритма);
- гипертиреоз;
- закрытоугольная глаукома;
- инсулинозависимый сахарный диабет.
Акушерские противопоказания:
- хориоамнионит (риск генерализации инфекции);
- отслойка нормально или низко расположенной плаценты (опасность развития матки Кувелера);
- подозрение на несостоятельность рубца матки (риск безболезненного разрыва матки по рубцу);
- состояния, когда пролонгирование беременности нецелесообразно (эклампсия, преэклампсия).
Противопоказания со стороны плода:
- пороки развития, несовместимые с жизнью;
- антенатальная гибель;
- дистресс, не связанный с гипертонусом матки;
- выраженная тахикардия плода, связанная с особенностями проводящей системы сердца.
Побочные эффекты
- Со стороны организма матери: гипотония, сердцебиение, потливость, тремор, беспокойство, головокружение, головная боль, тошнота, вота, гипергликемия, аритмия, ишемия миокарда, отек легких.
- Со стороны плода/новорожденного: гипергликемия, гиперинсулинемия после рождения в результате неэффективного токолиза и, как следствие, гипогликемия; гипокалиемия, гипокальциемия, атония кишечника, ацидоз. При использовании таблетированных препаратов в средних дозах побочные эффекты не выражены. Применяемые препараты.
- Гексопреналин. При угрожающих и начинающихся преждевременных родах целесообразно начинать с внутривенного капельного введения препарата со скоростью 0,3 мкг в минуту, т.е. 1 ампулу (5 мл) растворяют в 400 мл 0,9% раствора натрия хлорида и вводят в/в капельно, начиная с 8 капель в минуту и постепенно увеличивая дозу до снижения сократительной активности матки. Средняя скорость введения - 15–20 капель в минуту, продолжительность введения 6–12 ч. За 15– 20 мин до окончания внутривенного введения начинают пероральный прием препарата в дозе 0,5 мг (1 таблетка) 4–6 раз в сутки в течение 14 дней.
- Сальбутамол. Внутривенный токолиз: скорость внутривенного введения препарата составляет 10 мкг/мин, затем постепенно под контролем переносимости ее увеличивают с 10-минутным интервалом. Максимально допустимая скорость 45 мкг/мин. Перорально препарат принимают по 2–4 мг 4–6 раз в сутки в течение 14 дней.
- Фенотерол. Для внутривенного токолиза разводят 2 ампулы по 0,5 мг фенотерола в 400 мл 0,9% раствора натрия хлорида (1 мл - 2,5 мкг фенотерола), который вводят в/в со скоростью 0,5 мкг/мин. Каждые 10–15 мин вводимую дозу увеличивают до достижения эффекта. Средняя скорость введения 16–20 капель в минуту, продолжительность введения 6–8 ч. За 20–30 мин до окончания внутривенного введения начинают прием препарата внутрь в дозе 5 мг (1 таблетка) 4–6 раз в сутки в течение 14 дней.
Есть данные о нецесообразности длительного перорального использования бета-адреномиметиков в связи с десенситизацией рецепторов. Некоторые зарубежные авторы рекомендуют использовать токолитики в течение 2–3 дней, т.е. в течение того периода, когда проводят профилактику дистресс-синдрома плода.
Внутривенный токолиз проводят в положении женщины на левом боку под кардиомониторным контролем.
В течение инфузии любых бета-адреномиметиков необходимо контролировать:
- частоту сердечных сокращений матери каждые 15 мин;
- артериальное давление матери каждые 15 мин;
- уровень глюкозы крови каждые 4 ч;
- объем вводимой жидкости и диуреза;
- количество электролитов крови 1 раз в сутки;
- ЧД и состояния легких каждые 4 ч;
Частота побочных эффектов как проявление селективности действия на рецепторы зависит от дозы бета-адреномиметиков. При появлении тахикардии, гипотонии скорость введения препарата должна быть снижена, при появлении загрудинных болей введение препарата должно быть прекращено.
Обосновано использование антагонистов кальция (верапамил) для предупреждения побочных эффектов бета-адреномиметиков в суточной дозе 160–240 мг в 4–6 приемов за 20–30 мин до приема таблетированного препарата бета-адреномиметика.
Токолитическую терапию магния сульфатом используют при наличии противопоказаний к применению бета-адреномиметиков или при их непереносимости. Магния сульфат является антагонистом ионов кальция, принимающих участие в сокращении гладкомышечных волокон матки.
Противопоказания:
- нарушение внутрисердечной проводимости;
- миастения;
- тяжелая сердечная недостаточность;
- хроническая почечная недостаточность. Внутривенный токолиз препаратами магния.
При начинающихся преждевременных родах внутривенный токолиз магнием сульфатом проводят по схеме: 4–6 г магния сульфата растворяют в 100 мл 5% раствора глюкозы и вводят в/в за 20–30 мин. Далее переходят на поддерживающую дозу 2 г/ч, при необходимости увеличивая ее каждый час на 1 г до максимальной дозы 4–5 г/ч. Эффективность токолиза составляет 70–90%.
При угрожающих преждевременных родах вводят внутривенно капельно раствор магния сульфата из расчета 20 мл 25% раствора на 200 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы со скоростью 20 капель в минуту или в/м 25% раствора 2 раза в сутки по 10 мл.
Токолитическая концентрация препарата в сыворотке составляет 5,5–7,5 мг% (4–8 мэкв/л). В большинстве случаев этого достигают при скорости введения 3–4 г/ч.
При проведении токолиза магния сульфатом необходимо контролировать:
- артериальное давление;
- количество мочи (не менее 30 мл/ч);
- коленный рефлекс;
- частоту дыхания (не менее 12–14 в минуту);
- состояние плода и сократительную активность матки.
При возникновении признаков передозировки (угнетение рефлексов, урежение частоты дыхательных движений) необходимо:
- прекратить внутривенное введение магния сульфата;
- в течение 5 мин внутривенно ввести 10 мл 10% раствора кальция глюконата.
Нестероидные противовоспалительные препараты обладают антипростагландиновым свойством. Они предпочтительны в случаях, когда необходимо обеспечить быстрый эффект для транспортировки пациентки в перинатальный центр.
Индометацин применяют в виде ректальных свечей по 100 мг, а затем по 50 мг каждые 8 ч в течение 48 ч. Перорально препарат применяют (по 25 мг через 4–6 ч) с осторожностью ввиду ульцерогенного действия на слизистую оболочку желудочно-кишечного тракта. Препарат имеет кумулятивный эффект. При необходимости можно возобновить прием препарата после 5-дневного перерыва.
Для снижения риска сужения артериального протока у плода и развития маловодия необходимо определить объем околоплодных вод до начала лечения, а затем через 48–72 ч после терапии. При выявлении маловодия следует прекратить использование индометацина. Применение ограничивает гестационный срок менее 32 нед у беременных с угрожающими или начинающимися преждевременными родами с нормальным объемом околоплодных вод.
Противопоказаниями со стороны плода служат задержка развития плода, аномалии почек, маловодие, пороки сердца с вовлечением в процесс легочного ствола, синдром трансфузии при двойнях.
В нашей стране разработали и применяют схему использования индометацина перорально или ректально. При этом курсовая доза не должна превышать 1000 мг. Для снятия тонических сокращений матки используют индометацин по схеме: 1-е сутки - 200 мг (по 50 мг 4 раза в таблетках или по 1 свече 2 раза в сутки), 2-е и 3-и сутки по 50 мг 3 раза в сутки, 4–6-е сутки по 50 мг 2 раза в сутки, 7-е и 8-е сутки по 50 мг на ночь. При необходимости повторного использования интервал между введением препарата должен быть не менее 14 дней.
Блокаторы кальциевых каналов - нифедипин - используют для купирования родовой деятельности. Побочные эффекты сопоставимы с таковыми при использовании магния сульфата и менее выражены, чем у бета-адреномиметиков.
Режим дозирования.
- Схема 1. По 10 мг каждые 20 мин 4 раза, далее по 20 мг каждые 4–8 ч в течение 24 ч.
- Схема 2. Начальная доза 30 мг, далее поддерживающая доза 20 мг в течение 90 мин, далее при наличии эффекта по 20 мг каждые 4–8 ч в течение 24 ч.
- Поддерживающая доза 10 мг каждые 8 ч (можно использовать длительно до 35 нед гестации).
Возможные осложнения: гипотензия (тошнота, головная боль, потливость, чувство жара), снижение маточно-плацентарного и фетального кровотоков. Противопоказано назначение вместе с препаратами магния из-за синергического воздействия на угнетение мышечных сокращений, в частности на дыхательную мускулатуру (возможен паралич дыхания).
Антибактериальная терапия
Эффективность антибактериальной терапии для купирования угрожающих преждевременных родов при отсутствии подтекания околоплодных вод и признаков инфекции не доказана.
Доказана эффективность антибактериальной терапии в целях предотвращения преждевременных родов при обнаружении Neisseria gonorrhoeae , Chlamydia trachomatis , стрептококка группы В и бессимптомной бактериурии (особенно вызванной стрептококком группы В) у всех женщин независимо от анамнеза.
Обосновано проведение антибактериальной терапии при выявлении бактериального вагиноза, трихомонадного вульвовагинита у пациенток с факторами риска преждевременных родов.
При гонококковой инфекции применяют цефиксим в дозе 400 мг однократно или в/м цефтриаксон в дозе 125 мг. При аллергических реакциях на указанные выше препараты применяют альтернативное лечение спектиномицином однократно в дозе 2 г в/м.
При хламидийной инфекции применяют препараты из группы макролидов. Назначают джозамицин по 500 мг 3 раза в день в течение 7 дней. Другой вариант лечения - эритромицин по 500 мг 4 раза в день в течение 7 дней, спирамицин по 3 млн МЕ 3 раза в день, курс 7 дней.
Бактериальный вагиноз рассматривают как фактор риска преждевременных родов. Лечение бактериального вагиноза у беременных следует проводить во II и III триместрах при высоком риске преждевременных родов (наличие в анамнезе позднего прерывания беременности и преждевременных родов, признаки угрозы преждевременных родов).
Бактериальный вагиноз подлежит лечению у пациенток с факторами, предрасполагающими к преждевременным родам, так как повышает риск преждевременного излития околоплодных вод, преждевременных родов, послеоперационных и послеродовых инфекционных осложнений.
За границей приняты эффективные схемы приема внутрь: метронидазол по 500 мг 2 раза в день в течение 7 дней, клиндамицин 300 мг 2 раза в день в течение 7 дней.
У пациенток с диагностированным бактериальным вагинозом без признаков угрожающих преждевременных родов проводят местное лечение в виде вагинальных свечей с метронидазолом (500 мг) в течение 6 дней, вагинальных форм клиндамицина (крем, шарики) в течение 7 дней. У женщин с угрожающими преждевременными родами или составляющих группу риска по развитию преждевременных родов при бактериальном вагинозе препараты назначают внутрь.
Выявление бессимптомной бактериурии должно быть обязательным методом обследования и при ее обнаружении (более 10 5 КОЕ/мл) лечение проводят всем пациенткам.
При выявлении бактериурии лечение начинают с 3-дневного курса антибактериальной терапии с последующим ежемесячным культуральным исследованием мочи для контроля за возможным рецидивом заболевания.
Лечение пациенток с выявленным стрептококком группы В, а также бессимптомной бактериурией стрептококковой этиологии проводят с учетом чувствительности выделенной микрофлоры, но препаратами выбора признают защищенные пенициллины:
- амоксициллин + клавулановая кислота 625 мг 2 раза в сутки или по 375 мг 3 раза в сутки в течение 3 дней;
- цефуроксим 250–500 мг 2–3 раза в сутки в течение 3 дней или цефтибутен 400 мг 1 раз в сутки в течение 3 дней;
- фосфомицин + трометамол 3 г однократно.
При отсутствии эффекта от 2 последовательных курсов этиотропного антибактериального лечения показана супрессивная терапия вплоть до родоразрешения и в течение 2 нед после родов. При этом необходимо исключить осложненные формы инфекций мочевых путей, в первую очередь обструктивные уропатии.
Супрессивная терапия:
- фосфомицин + трометамол 3 г каждые 10 дней, или
- нитрофурантоин 50–100 мг 1 раз в сутки.
Женщин с трихомонадной инфекцией лечат метронидазолом в дозе 2 г однократно внутрь во II и III триместрах беременности. Доказана эффективность однократного приема 2 г метронидазола для элиминации трихомонад.
Использование антибиотиков при преждевременном излитии околоплодных вод
Преждевременный разрыв плодных оболочек встречают в 30–40% всех случаев преждевременных родов.
При разрыве плодных оболочек неизбежно происходит инфицирование полости матки, однако риск инфекционных осложнений у новорожденного выше, чем у матери.
Вероятность развития родовой деятельности при излитии околоплодных вод находится в прямой зависимости от гестационного срока: чем меньше срок, тем больше период до развития регулярной родовой деятельности (латентный период). В пределах первых суток после преждевременного излития вод спонтанные роды начинаются: в 26% при массе плода 500–1000 г, в 51% при массе плода 1000–2500 г, в 81% при массе плода более 2500 г.
Продление безводного промежутка при отсутствии клинических проявлений инфекции способствует созреванию легких плода. Однако пролонгирование беременности возможно только при отсутствии клинических признаков хориоамнионита, в связи с чем необходимо провести тщательное обследование беременной, которое включает:
- 3-часовую термометрию;
- подсчет частоты сердечных сокращений;
- мониторинг клинического анализа крови - лейкоцитоз, палочко-ядерный сдвиг;
- посев из цервикального канала на стрептококки группы В, гонококк и хламидию.
Кроме того, проводят контроль за состоянием плода - определение гестационного возраста плода, оценка фетометрических показателей, выявление задержки внутриутробного развития плода, КТГ.
Оценка сократительной активности матки и состояние ее шейки очень важна для определения дальнейшей тактики ведения больной.
При отсутствии признаков инфекции и родовой деятельности возможно пролонгирование беременности, так как активная тактика ведения (родовозбуждение) ухудшает перинатальные исходы.
Родоразрешение показано при:
- аномалиях развития плода, несовместимых с жизнью;
- сроке беременности более 34 нед;
- нарушении состояния плода;
- хориоамнионите, когда дальнейшее пролонгирование беременности опасно для здоровья матери.
Антибактериальная терапия показана при преждевременном излитии околоплодных вод и наличии признаков инфицирования (повышение температуры тела, лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы). В этой ситуации проводят терапию антибиотиками широкого спектра действия в сочетании с препаратами с антианаэробной активностью (метронидазол). Антибактериальная терапия способствует снижению частоты возникновения хориоамнионита и послеродового эндометрита у матерей, а у детей - частоты развития пневмонии, сепсиса, внутрижелудочковых кровоизлияний, бронхолегочной дисплазии.
По данным I . Grable и соавт. (1996), при преждевременном излитии вод подобное лечение позволяет отсрочить развитие родовой деятельности для проведения профилактики дистресс-синдрома плода.
Смертность новорожденных от сепсиса в 5 раз выше при постнатальном лечении по сравнению с интранатальным лечением матери.
Схемы антибактериальной терапии при преждевременном излитии околоплодных вод
Предложено несколько схем лечения при преждевременном излитии околоплодных вод и начинающемся хориоамнионите. Предпочтение в основном отдают сочетанию препаратов пенициллинового ряда (препараты выбора - защищенные пенициллины) с макролидами (главным образом эритромицином). Как альтернативный вариант применяют цефалоспорины III поколения. При бактериальном вагинозе, а также планирующемся родоразрешении путем кесарева сечения лечение должно быть дополнено препаратами с антианаэробной активностью (метронидазолом). Данная терапия особенно оправдана в гестационные сроки от 28 до 34 нед, когда пролонгирование беременности повышает шансы выживания новорожденного.
- Ампициллин по 2 г в/в каждые 6 ч в течение 48 ч, далее амоксициллин внутрь по 250 мг каждые 8 ч в сочетании с эритромицином по 250 мг каждые 6 ч в/в в течение 48 ч с последующим переходом на прием внутрь в суточной дозе 1–2 г.
- Ампициллин + сульбактам по 3 г каждые 6 ч в/в в течение 48 ч, далее амоксициллин + клавулановая кислота внутрь каждые 8 ч в течение 5 дней, курс 7 дней.
- Ампициллин по 2 г в/в каждые 4–6 ч в сочетании с эритромицином по 500 мг 4 раза в день (суточная доза 2 г).
- Амоксициллин + клавулановая кислота 325 мг 4 раза в день внутрь или тикарциллин + клавулановая кислота в комбинации с эритромицином в суточной дозе 2 г.
- Цефалоспорины: цефотаксим, цефокситин, цефоперазон, цефтриаксон в/в до 4 г/сут.
- При абдоминальном родоразрешении к терапии добавляют метронидазол в/в капельно по 500 мг (100 мл) 2–3 раза в сутки.
Преждевременные роды пугают многих будущих мам. Многие авторы имеют различные мнения относительно определения данного понятия. Если брать в среднем зарубежный и российский опыт, то преждевременными считаются роды, срок которых наступил после 20 недели беременности, но до 37. Известно, что некоторые женщины имеют повышенный риск возникновения данной ситуации. Давайте рассмотрим в подробностях, какие факторы могут ее спровоцировать.
Риск преждевременных родов
Риск повышается у женщин:

Причины со стороны плода:
- внутриутробная гибель;
- задержка внутриутробного развития;
- врожденные аномалии.
Симптомы и признаки преждевременных родов
- диарея, которая имеет постоянный или периодический характер (ее может и не быть);
- тупая боль в пояснице - может быть постоянной или прерывистой;
- или их излитие;
- ощущение давления в тазовой области - живот опустился и ребенок давит предлежащим местом в область таза;
- схваткообразные боли внизу живота или по всему его периметру;
- изменение влагалищных выделений (на розовые или коричневые);
- схватки каждые 10 минут или меньше, которые могут сопровождаться болью.
Если ваш гинеколог считает, что у вас повышенный риск возникновения преждевременных родов, вы должны обязательно подготовиться и знать, как считать схватки. Схватки не всегда имеют болезненный характер. Иногда они проявляются, как окаменение живота на некоторое время. Вы можете потрогать живот и он будет в этот момент достаточно твердый и находиться в тонусе. Если вы узнали свои ощущения и они появляются каждые 10 минут или даже чаще, нужно как можно быстрее обратиться к гинекологу или в роддом для получения дальнейших инструкций.
Преждевременные роды - профилактика и лечение
 Хотя не все преждевременные роды можно предотвратить, существует ряд действий, которые способны уменьшить риск их наступления.
Хотя не все преждевременные роды можно предотвратить, существует ряд действий, которые способны уменьшить риск их наступления.
- Пейте много воды - от 8 до 10 стаканов в день. Обезвоживание может вызвать сокращения матки, что может привести к началу родовой деятельности.
- Опорожняйте мочевой пузырь каждые 2-3 часа, не реже. Полный мочевой может раздражать матку и вызывать ее сокращения.
- Избегайте подъема тяжестей и перенапряжения. Если у вас есть старшие дети, позволяйте сидеть у вас на коленях и выражайте любовь любыми другими способами, кроме ношения их на руках.
- В течение дня делайте частые перерывы и отдыхайте, желательно на левом боку. Данная поза способствует хорошему притоку крови к ребенку.
- Избегайте стимуляции груди и сексуальной активности.
При угрозе преждевременных родов обязательно возьмут мазок для определения возможной инфекции. В большинстве случаев определяются стрептококки группы B (Б). Беременной, у которой нет аллергии на пенициллин, будут назначены Пенициллин G или Ампициллин. Если у женщины аллергия на данные препараты и
- низкий риск анафилаксии, выбор упадет на Цефазолин;
- высокий риск анафилаксии, то Клиндамицин или Эритромицин, если бактерии показывают восприимчивость к данным препаратам, а если проверить это невозможно на данный момент, то выбирают Ванкомицин.
Женщинам, у которых риск рождения ребенка раньше времени очень высок, начиная со 2 триместра и до самых родов может быть рекомендовано принимать Прогестин.
Многие роды, которые начинаются раньше времени, у врачей получается остановить. Если родовая деятельность только начинается, то существуют лекарства (токолитики), которые способны остановить сокращение матки, хотя их применение и является рискованным делом. Токолитики включают сульфат магния, блокатор кальциевых каналов или, если роды начались раньше 32 недели, ингибиторы простагландинов. Последние противопоказаны позже 32 недели беременности, потому что могут вызвать кратковременное маловодие, преждевременное сужение или закрытие артериального протока.
Далее женщине введут внутримышечно кортикостероиды (бетаметазон или дексаметазон). Они нужны, чтобы ускорить созревание легких плода, снижения риска внутричерепного кровотечения и смертности. Данное лечение применяют до 34 недели беременности.
Получается следующая схема: для начала специалисты задерживают роды токолитиками, чтобы успели подействовать кортикостероиды.
Прогнозы для ребенка
Если преждевременные роды не остановить с помощью медицинского вмешательства, то ребенок родится недоношенный. Чем раньше это случится, тем больший риск для здоровья малыша. Большинство недоношенных детей нуждаются в особом уходе в отделении интенсивной терапии новорожденных.
У детей, рожденных раньше срока, имеются следующие признаки:

